Chronische Niereninsuffizienz
Einleitung
Kardiovaskuläre Erkrankungen sind der Hauptgrund für die sehr hohe Mortalität von Patienten mit dialysebedürftiger Niereninsuffizienz (End Stage Renal Disease, ESRD). Im Vergleich mit der Normalbevölkerung erreicht die kardiovaskuläre Mortalität bei ESRD-Patienten mindestens das 10-fache, bei jungen Erwachsenen sogar mehr als das 100-fache Risiko. Dieses Risiko ist weniger durch vaskulookklusive Ereignisse wie Myokardinfarkte als vielmehr durch plötzlichen Herztod, Arrhythmien und chronische Herzinsuffizienz erklärt. Auch scheinen für dieses spezielle Kollektiv die generell anerkannten Risikofaktoren wie hoher BMI und hoher Cholesterinspiegel eher vor dem Tod zu schützen, weshalb diese Population bezüglich Risikostratifizierung durch den Nephrologen speziell evaluiert und behandelt werden sollte.
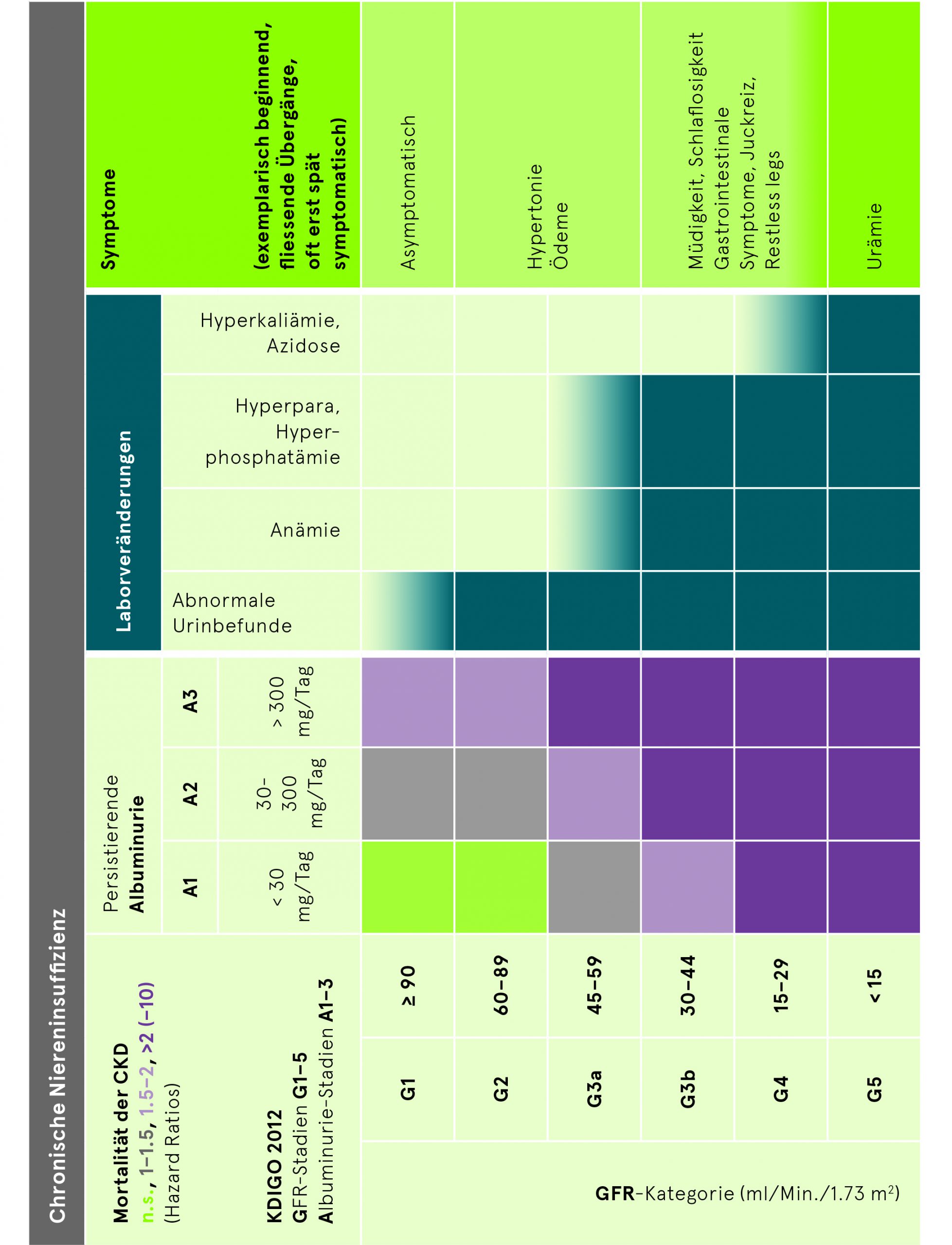
Patienten mit chronischer Nierenerkrankung (Chronic Kidney Disease, CKD), die keiner Dialysetherapie bedürfen, verhalten sich bezüglich der bekannten kardiovaskulären Risikofaktoren wie die Normalbevölkerung. Neuere Daten zeigen bereits einen Anstieg der kardiovaskulären Mortalität bei einer Glomeruläre Filtrationsrate, eGFR < 90 ml/min/1.73 m2 oder einer Albuminurie von 3–30 mg/mmol Kreatinin (entsprechend einer Albuminurie bis 300 mg/Tag). Dabei geht die renale Prognose mit dem kardiovaskulären Risiko parallel (siehe Darstellung). Bei schwerer CKD im Stadium 4 ist schliesslich das Risiko abhängig von der Albuminurie 5- bis 10-fach erhöht.
Der Gebrauch der MDRD-Formel und v.a. der neueren CKD-EPI-Formel hat die Früherkennung von milden Formen der CKD erleichtert und sollte deshalb zur GFR-Bestimmung konsequent eingesetzt werden. Auch ist das Screening für die Albuminurie (Albumine-Kreatinin Ratio, ACR) im zweiten Morgenurin einfach und in jeder Sprechstunde durchführbar.
Abklärung und Therapie
Die Klassifizierung der CKD erfolgt entsprechend der von KDIGO 2012 vorgeschlagenen Einteilung nach Ursache (Cause), GFR-Kategorie und Albuminurie-Kategorie (CGA) oder anhand der KDOQI-Stadien, die nur die GFR berücksichtigt.
Ab einer eGFR < 45 ml/min/1.73 m2 oder einer Albuminurie > 300 mg/Tag respektive Proteinurie > 500 mg/Tag sollte die Zuweisung zu einem Nephrologen erfolgen, entsprechend der hellviolett eingefärbten Risikokategorie. Auch eine anhaltende, nicht anders erklärbare Erythrozyturie, unkontrollierbare Hypertonie in jedem Stadium der CKD oder rezidivierendes Steinleiden sollten fachärztlich beurteilt werden.
Komplikationen und Folgeerkrankungen
Hypertonie
- Zielblutdruck bei CKD A1 < 140/90, ab A2 < 130–80 mmHg
- Erste Wahl ab Stadium A2: ACE-Hemmer oder ARB. Die Wahl des Antihypertensivums richtet sich ansonsten nach Co-Morbiditäten (siehe ausführliches Kapitel)
- Eine Kombination von ACE-H. und ARB ist nicht mehr empfohlen
- Bei älteren Patienten und insbesondere beim Einsatz von Vasodilatatoren empfiehlt sich die regelmässige Überprüfung der Orthostase
Anämie
- Diagnostik: Blutbild, Retikulozyten, Eisenstatus (Fe, Ferritin, Transferrin, Transferrinsättigung) und Vitamine (B12, Folsäure)
- Kein EPO oder löslichen Transferrinrezeptor messen (nicht relevant)
- Wenn Hb-Anstieg angestrebt wird: Eisen intravenös, bis Transferrinsättigung > 30% und Ferritin > 500 μg/l
- ESA-Therapie (Erythropoiesis-Stimulating Agents): bei Hb < 100 g/l und Transferrinsättigung > 30% resp. Ferritin > 500 μg/l
- Ziel-Hb unter ESA: 110 ± 10 g/l (unter hoch dosiertem ESA Risiko von kardiovaskulären Ereignissen erhöht)
Hyperphosphatämie, Hyperparathyreoidismus
- Serumphosphat mit Phosphatbindern im Normbereich halten
- 25-OH-Vitamin-D-Mangel korrigieren
- 1.25-OH-Vitamin-D oder Analoga gemäss Ziel-iPTH erst bei korrigiertem 25-OH-Vitamin-D-Spiegel
- Ziel-iPTH abhängig von der Nierenfunktion
Hyperkaliämie
- Bei Hyperkaliämie Azidose suchen und korrigieren, RAAS-Blockade reduzieren, Schleifendiuretika einsetzen. Ggf. nephrologische Beurteilung
Risikofaktoren
Hypercholesterinämie
- ab dem Stadium G3 a priori unabhängig vom Ausgangs-LDL-Cholesterin oder Komorbiditäten eine Statintherapie beginnen
- ab Vorliegen einer Albuminurie ist eine Statintherapie emfohlen (A2 und A3)
- Ziel-LDL-C. im CKD Stadium G3 < 1.8 mmol/l, im Stadium G4 ist der Einsatz von Statinen umstritten, ein Ziel-LDL-C. nicht validiert
- Im Stadium G5 profitieren die Patienten nicht von einer Statintherapie, bei Patienten auf der Warteliste für eine Nierentransplantation wird sie fortgeführt.
Diabetes
- eGFR < 30 ml/min/1.73m2 (G4): DPP4-Hemmer oder GLP-1 RA oder Insulin, etablierten SGLT-2-Hemmer fortführen
- eGFR < 45 ml/min/1.73m2 (G3b): 1/2 Dosis Metformin + SGLT-2-Hemmer oder GLP-1 RA (beide bevorzugt), alternativ DPP-4 Hemmer oder Insulin
- Ziel HbA1c abhängig von Alter, Diabetesdauer und Komorbiditäten, in der Regel bei fortgeschrittener Niereninsuffizienz < 7.5%
Quelle/Link
Dr. Christian Bucher, Dr. Isabelle Binet